INR – tot ce trebuie sa stii despre aceasta analiza
15 noiembrie 2019
Spina bifida – ce este, cauze, simptome, tratament
17 noiembrie 2019Keratoconus – cauze, simptome, tratament
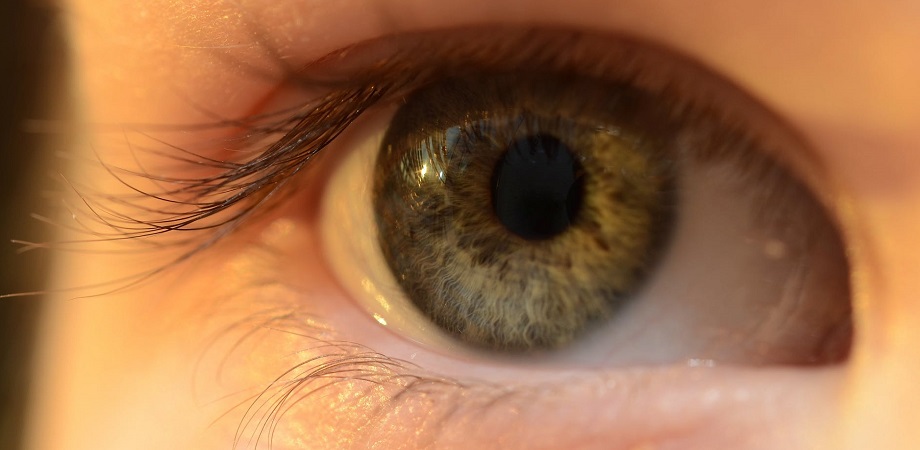
Keratoconus este o afectiune degenerativa a ochiului in care corneea se subtiaza treptat si capata o forma mai conica. Aflati mai multe despre keratoconus din materialul urmator.
Cuprins:
- Ce este keratoconus?
- Stadiile keratoconusului
- Keratoconus cauze
- Keratoconus simptome
- Diagnostic
- Tratament
- Evolutie si complicatii
- Prevenire
Ce este keratoconus?
Keratoconus apare atunci cand corneea – suprafata frontala limpede, in forma de cupola, a ochiului – se subtiaza si se umfla treptat spre exterior, capatand o forma conica.
O cornee in forma de con cauzeaza o vedere incetosata si poate provoca sensibilitate la lumina si chiar orbire. Aceasta maladie apare la ambii ochi si, in general, incepe sa afecteze mai intai persoanele cu varste cuprinse intre 10 si 25 de ani. Starea poate progresa lent timp de 10 ani sau mai mult.
Vedere keratoconus
In primele etape ale keratoconusului, problemele de vedere pot fi corectate cu ajutorul ochelarilor sau a lentilelor de contact moi. Dupa un anumit, poate fi nevoie sa purtati lentile de contact de contact rigide gaz-permeabile sau cu alte tipuri de lentile. Daca starea ajunge intr-un stadiu avansat, pacientului i se va recomanda, cel mai probabil, un transplant de cornee.
Stadiile keratoconusului
Keratoconus avanseaza in ritmuri variate si diferit la fiecare ochi. Afectiunea progreseaza, de obicei, mai repede daca debuteaza la o varsta mai mica.
Keratoconus timpuriu
Keratoconusul ”forme fruste” se caracterizeaza doar printr-o usoara distorsiune a corneei. In plus, are un efect mic sau deloc asupra calitatii vederii si prezinta o progresie minima sau deloc. Lentilele de contact moi, sferice sau torice, pot fi folosite in general sau doar in timpul activitatilor sportive.
Keratoconus moderat
In acest caz, distorsiunea corneei creste si se pot observa modificari corneene tipice keratoconusului. Daca pacientul nu mai vede cu ajutorul ochelarilor, trebuie sa se orienteze catre lentile de contact rigide gaz-permeabile.
Aceste lentile acopera neregularitatea corneei cu o suprafata dura regulata si neutralizeaza 90% din denaturarea corneei. Puterea de focalizare a lentilelor de contact poate compensa, de asemenea, orice miopie, hipermetropie si astigmatism, avand drept rezultat un contrast mai bun si o vedere mult mai clara, in general.
Lentilele rigide gaz-permeabile sunt disponibile in mai multe diametre de la 8,0 mm pana la 20,0 mm, sub forma mini-sclerala. Lentilele hibride pot oferi, de asemenea, o vedere excelenta, cu un confort si o stabilitate bune.
Ochelarii mai pot fi necesari?
Chiar daca nu veti putea vedea 100% bine, ochelarii de urgenta pot fi pastrati in continuare de rezerva, in cazul in care apare o iritatie a ochilor sau daca va pierdeti lentilele. Analizele periodice sunt, de asemenea, esentiale pentru a verifica daca boala a avansat, daca lentilele de contact rigide gaz-permeabile inca se potrivesc, sunt in stare buna, daca vederea este stabila si daca ochiul este sanatos.
Keratoconus avansat
In acest stadiu, distorsiunea corneei este avansata, cu modificari keratoconice moderate ale corneei si cicatrici corneene usoare pana la moderate. Este necesara aplicarea lentilelor de contact ca in cazul keratoconusului moderat, cu exceptia faptului ca lentilele de contact gaz-permeabile ar putea fi mai rigide. De asemenea, pot fi utile si lentilele de contact rigide gaz-permeabile minisclerale sau sclerale mari, deoarece imbunatatesc stabilitatea si confortul.

Keratoconus sever
Aceasta este caracterizata de o distorsiune, cicatrizare corneana si o subtiere grava a corneei. Vederea este precara chiar si cu lentilele de contact rigide gaz-permeabile, iar toleranta acestora este redusa in mod substantial. In acest caz, este recomandat sa luati legatura cu un chirurg cornean cu experienta pentru a discuta despre un transplant de cornee.
Keratoconus cauze
Cauzele keratoconusului nu au fost descoperite pana in prezent, insa se considera ca urmatorii factori cresc riscul de aparitie a bolii:
- Lezarea sau deteriorarea corneei
- Slabirea tesutului cornean din cauza dezechilibrului enzimelor din cornee
- Frecarea excesiva a ochilor
- Iritarea cronica a ochilor
- Folosirea unor lentile de contact care nu se potrivesc
- Ereditate
Unii cercetatori considera ca, din cauza dezechilibrului enzimelor din cornee, aceasta devine mai predispusa la deteriorarea oxidativa a compusilor numiti radicali liberi, determinand in cele din urma slabirea si deformarea acesteia.
Cu toate acestea, in prezent nu exista dovezi reproductibile care sa sustina acest lucru. Se crede ca boala este transmisa genetic si, in unele cazuri, afecteaza mai mult de un membru al unei familii. De fapt, 14 la suta dintre toate cazurile cunoscute de keratoconus ar fi fost transmise genetic.
Keratoconus simptome
Keratoconusul este o boala lenta, progresiva. Este posibil ca unii oameni sa nu observe ca forma corneei s-a modificat, in timp ce altii experimenteaza o schimbare rapida si evidenta. Primul simptom experimentat este aspectul in forma de con al corneei, insa pot aparea si alte semne, cum ar fi:
- Vedere distorsionata
- Fotofobie crescuta (sensibilitate la lumina)
- O miopie care se poate dezvolta lent
- Un astigmatism neregulat se poate dezvolta lent
- Vedere incetosata
In plus, pacientul ar putea avea nevoie de o reteta de ochelari noi de fiecare data cand este consultat de medicul oftalmolog.
Cand trebuie sa programati un consult medical
Mergeti la medicul de ochi (oftalmolog sau optometrist) daca vederea se deterioreaza rapid, acest simptom putand fi cauzat de o curbura neregulata a ochiului (astigmatism). De asemenea, doctorul poate incerca sa descopere semnele keratoconusului in timpul examenelor oculare de rutina.
Diagnostic
Daca pe baza simptomelor banuiti ca aveti keratoconus, este indicat sa programati cat mai repede o vizita la medicul de ochi. Diagnosticul precoce poate preveni deteriorarea suplimentara si pierderea vederii. In timpul examenului de ochi, medicul va va pune intrebari despre simptomele si istoricul medical de familie.
In plus, vi se va cere sa faceti un test de acuitate vizuala, cel mai probabil cu ajutorul tabelului Snellen. De asemenea, doctorul va folosi un keratometru pentru a masura curbura corneei, dar si amploarea si axa astigmatismului. Cu toate acestea, in cazurile grave, keratometrul nu este suficient pentru a stabili un diagnostic corect. In aceste cazuri, specialistul va folosit teste de diagnosticare suplimentare. Printre acestea se numara:
Retinoscopia
Aceasta implica focalizarea unui fascicul luminos asupra retinei. Medicul poate utiliza un retinoscop pentru a urmari modul in care lumina este reflectata in ochi, stabilind, astfel, daca exista erori de refractie. Medicul de ochi cauta, in timpul testului, un efect de foarfeca, deoarece keratoconusul prezinta doua benzi care se misca una spre alta, asa cum fac lamele foarfecelor.
Examinare cu lampa si fante
Daca in timpul retinoscopiei, doctorul suspecteaza ca este vorba despre keratoconus, pasul urmator este sa efectueze examenul cu lampa si fanta. Examinarea cu lampi si fante este menita sa descopere alte caracteristici specifice ale keratoconusului, cum ar fi inelul Kayser-Fleischer (o pigmentare galbui-maronie-verzuie) in cornee.
Keratoscopia
Aceasta tehnica este non-invaziva si verifica suprafata corneei proiectand o serie de inele concentrice de lumina asupra acesteia.
Topografia corneana
In cadrul acestui test, medicul foloseste un instrument automat pentru a proiecta modele luminate asupra corneei pentru a determina topologia acesteia (relatia dintre obiectele care impart aceeasi suprafata). Acest examen da cele mai bune rezultate atunci cand keratoconusul este in stadii incipiente, deoarece scoate la iveala orice deformare sau cicatrizare de pe cornee.
Tratament
Medicul propune tipul de tratament pentru keratoconus in functie de cat de grava este afectiunea si de cat de repede evolueaza.
Formele usoare si moderate pot fi tratate cu ajutorul ochelarilor de vedere sau a lentilelor de contact. In cazul multor oameni, starea se va stabiliza dupa cativa ani. Daca o persoana are o forma usoara sau moderata, cel mai probabil nu va avea probleme grave de vedere sau nu va primi tratament suplimentar.
In alte situatii, insa, corneea devine cicatrizata sau purtarea lentilelor de contact devine dificila. In aceste cazuri, operatia ar putea fi singura varianta.
Lentile
Ochelari de vedere sau lentile de contact moi
Ochelarii sau lentilele de contact moi pot corecta vederea incetosata sau distorsionata in cazul keratoconusului timpuriu. Acesti oameni trebuie, insa, sa-si schimbe frecvent reteta pentru ochelari sau lentile de contact, pe masura ce forma corneei se modifica.
Lentile de contact dure
Lentilele de contact dure (rigide, gaz-permeabile) sunt adesea urmatorul pas in tratarea keratoconusului progresiv. Lentilele dure pot da o stare de disconfort la inceput, insa majoritatea persoanelor se obisnuiesc cu ele si au parte de o vedere excelenta.
Lentile mixte (de tip ”piggyback”)
Daca lentilele rigide sunt incomode, medicul poate recomanda lentilele de tip ”piggyback”, formate dintr-o lentila de contact dura aflata deasupra uneia moi.
Lentilele hibrid
Aceste lentile de contact sunt compuse dintr-un centru rigid si un inel mai moale in jurul exteriorului pentru un confort sporit. Aceste lentile sunt preferate de persoanele care nu pot tolera lentilele de contact dure.
Lentilele sclerale
Aceste lentile sunt utile in cazul formelor foarte neregulate ale corneei, specifice keratoconusului avansat. In loc sa se sprijine pe cornee, asa cum fac lentilele de contact traditionale, lentilele sclerale se aplica pe partea alba a ochiului (sclera) si se boltesc asupra corneei, fara a o atinge.
Daca utilizati lentile de contact rigide sau sclerale, apelati la un medic de ochi cu experienta in tratarea keratoconusului, care sa vi le aplice. De asemenea, va trebui sa va prezentati la controale periodice pentru a determina daca lentilele au ramas la locul lor. O lentila aplicata necorespunzator poate deteriora corneea.
Terapii
Principala terapie este reticularea corneana. In cadrul acestei proceduri, corneea este inundata cu picaturi de riboflavina si tratata cu lumina ultravioleta. Reticularea corneei poate reduce riscul de pierdere progresiva a vederii prin stabilizarea corneei imediat dupa debutul bolii.
Keratoconus operatie
Operatia este necesara in cazul celor cu cicatrici corneene, o cornee extrem de subtiata, vedere slaba chiar si cu cele mai puternice lentile prescrise sau care nu pot purta niciun tip de lentile de contact. Sunt disponibile mai multe interventii chirurgicale, in functie de gravitatea afectiunii.

Printre variantele de operatie se numara:
Insertia corneana
In timpul acestei operatii, medicul plaseaza mici insertii clare din plastic (segmente de inel intracornean) in cornee pentru a o aplatiza, a mentine forma corneei si pentru a imbunatati vederea.
Insertiile corneene pot restabili o forma mai normala a corneei, pot incetini avansarea keratoconusului si pot reduce nevoia unui transplant de cornee. Aceasta interventie chirurgicala poate, de asemenea, sa usureze aplicarea si tolerarea lentilelor de contact. Insertiile corneene pot fi eliminate, de aceea procedura poate fi considerata o masura temporara.
Transplant de cornee
Transplantul de cornee (keratoplastie) este singura optiune in cazul in care corneea s-a cicatrizat sau s-a subtiat in mod sever.
Keratoplastia perforanta reprezinta inlocuirea corneei pe toata grosimea ei. In cadrul acestei proceduri, medicii indeparteaza complet grosimea corneei centrale si o inlocuiesc cu tesut donat.
In schimb, keratoplastia lamelara anterioara profunda (DALK) pastreaza captuseala interioara a corneei (endoteliu). Acest lucru ajuta la evitarea respingerii acestui invelis esential din interior care poate aparea in cazul unui transplant total.
Eventuale complicatii ale operatiei
Transplantul de cornee pentru keratoconus este in general foarte reusit. posibilele complicatii sunt respingerea grefei, vederea precara, astigmatismul, incapacitatea de a purta lentile de contact si infectia.
Keratoconus tratament naturist
Calciu
Beti lapte și luati suplimente cu calciu. Dietele cu conținut scăzut de calciu și alți nutrienți ar putea agrava keratoconusul. Încercați să beți 2 – 3 pahare de lapte pe zi pentru a asigura necesarul zilnic de calciu.
Luați suplimente cu vitamina D dacă aveți deficiență
O doză zilnică de 2.000 până la 4.000 UI de vitamina D ar putea încetini avansarea keratoconusului. Consultați medicul înainte de a încerca un regim de vitamina D.
Evolutie si complicatii
In unele situatii, corneea se poate umfla rapid, afectand brusc vederea, si poate provoca cicatrizarea corneei.
La persoanele care sufera de keratoconus avansat, corneea se poate cicatriza, in special acolo unde se formeaza conul. O cornee cicatrizata provoaca agravarea problemelor de vedere si poate necesita o interventie chirurgicala cu transplant de cornee.
Prevenire
Keratoconusul nu poate fi prevenit. Cu toate acestea, persoanele diagnosticate cu aceasta afectiune pot lua anumite masuri pentru a se asigura ca ochii functioneaza la maximum si pentru a preveni agravarea bolii:
- Urmati in permanenta instructiunile medicului.
- Fiti atenti la modificarile de vedere si anuntati cat mai curand posibil daca au aparut simptome noi.
- Nu utilizati medicamente care nu va sunt prescrise. Daca un membru al familiei sau un prieten are aceeasi boala, nu folositi medicatia lor, deoarece nevoile lor difera.
- Nu tratati afectiunea cu picaturi pentru ochi sau medicamente fara reteta.
- Evitati aplicarea machiajului in apropierea ochilor.
- Daca o substanta va irita ochii, intrerupeti utilizarea acesteia.
- Protejati-va ochii cu ochelari de protectie atunci cand inotati si in timpul activitatilor sportive.
Referinte:
- https://www.mayoclinic.org/diseases-conditions/keratoconus/symptoms-causes/syc-20351352
- https://www.webmd.com/eye-health/eye-health-keratoconus
- https://www.eyehealthweb.com/keratoconus/
- https://www.keratoconus.org.au/about-kc/stages-of-kc/



